
 Wydawnictwo pod patronatem Centrum Medycznego Kształcenia Podyplomowego i Komitetu Upowszechniania Karmienia Piersią.
Wydawnictwo pod patronatem Centrum Medycznego Kształcenia Podyplomowego i Komitetu Upowszechniania Karmienia Piersią.
Uprzejmie informujemy, że składki członkowskie KUKP w wysokości 50zł należy wpłacać na następujący numer konta:
54 1140 1010 0000 5046 0800 1001
W tytule przelewu prosimy podać swoje imię, nazwisko oraz rok, którego wpłacona składka dotyczy.
0000206792
sda
Zgodnie z aktualną wiedzą medyczną popartą rekomendacjami WHO, AAP, ESPGAN i innych towarzystw naukowych i organizacji, karmienie naturalne jest podstawą żywienia noworodka, niemowlęcia i małego dziecka [1-3]. Pokarm matki zapewnia dziecku optymalne wzrastanie, dojrzewanie i rozwój psychofizyczny. Pokarm kobiecy zawiera nie tylko składniki odżywcze, ale też troficzne, immunologiczne i immunostymulujące [4].
Wysoki potencjał antyoksydacyjny świeżego mleka ludzkiego zwalcza wolne rodniki tlenowe i umożliwia utrzymywanie świeżości mleka kobiecego podczas jego przechowywania po odciągnięciu. W dobie pandemii SARS CoV 2 szczególnego znaczenia nabiera aktywność antywirusowa mleka kobiecego, wyrażana możliwością hamowania replikacji wirusa w pokarmie [4-6].
W okresie pandemii SARS CoV2 zalecenia wiodących światowych towarzystw i organizacji czuwających nad zdrowiem człowieka szczególnie podkreślają znaczenie pokarmu kobiecego dla noworodka, zarówno donoszonego, jak też urodzonego przedwcześnie [6,7]. Polskie rekomendacje Konsultanta Krajowego ds. Neonatologii oraz Prezesa Polskiego Towarzystwa Neonatologicznego także rekomendują karmienie piersią przez matki z COVID, zachowaniem odpowiednich środków ostrożności [8].
Preferowanym modelem karmienia dziecka jest ssanie bezpośrednio z piersi matki. W przypadku matek z COVID jeszcze przed porodem należy ustalić realizację tej procedury.
Istnieje jednak wiele sytuacji, w których ten sposób karmienia dziecka nie jest możliwy.
Należą do nich:
Zasady karmienia noworodków reguluje Standard Opieki Okołoporodowej, wprowadzony Rozporządzeniem MZ jako obowiązkowy dla wszystkich szpitali w Polsce [9]. Zakłada on karmienie naturalne jako optymalny model karmienia dziecka od urodzenia.
Personel medyczny szpitali powinien posiadać kompletne, jasne i praktyczne procedury bezpiecznego pozyskiwania, przechowywania i podawania odciągniętego mleka matki w tych sytuacjach. Zawiera je m.in. opracowany w 2014 roku Program wczesnej stymulacji laktacji dla ośrodków III poziomu referencyjnego położnictwo i neonatologia [10].
Obecnie, w dobie pandemii SARS CoV2, konieczne jest dostosowanie tych wytycznych do bieżącej sytuacji epidemiologicznej.
Opracowano już optymalny model postępowania z odciągniętym mlekiem i bezpiecznego podawania go dziecku matki z COVID [11, 12]. Brakującym elementem tej procedury jest sposób pozyskiwania pokarmu od matki z COVID w szpitalu.
Stanowisko KUKP w sprawie sprzętu do pozyskiwania pokarmu w szpitalu w okresie pandemii COVID.
I Sposób pozyskiwania pokarmu
Odciąganie ręczne jest czasochłonne i wiąże się z potencjalnie nadmiernym wysiłkiem chorej matki. Stwarza też zwiększone ryzyko kontaminacji mleka wirusem SARS CoV2 ze skóry piersi oraz z rąk matki.
Optymalnym sposobem pozyskiwania pokarmu staje się mechaniczne odciąganie mleka z użyciem laktatora.
Szpital jest zobowiązany zapewnić kobiecie po porodzie podczas hospitalizacji w oddziale położniczym sprzęt szpitalny do odciągania mleka. Powinien on spełniać następujące warunki:
Rekomendowany sprzęt w dobie pandemii SARS CoV2 powinien się cechować:
Każda matka COVID (+) przebywająca w szpitalu powinna zostać wyposażona w biologicznie czysty laktator oraz sterylnie czysty sprzęt do pozyskiwania mleka przez cały okres hospitalizacji. Części zużywalne powinny mieć możliwość mycia i dezynfekcji termicznej między kolejnymi użyciami przez tą samą matkę. Części zużywalne powinny być używane przez okres czasu przewidziany przez producenta.
Laktator po dezynfekcji powinien zostać przekazany kolejnej matce COVID (+).
Problemy wynikające z obecnej sytuacji wysokiego ryzyka epidemicznego
Matki z podejrzeniem lub rozpoznaniem COVID(+) trafiające na oddział szpitalny muszą być izolowane. Wszystkie sprzęty z których korzystają są objęte są procedurami o podwyższonym standardzie higienicznym. Akcesoria laktacyjne po każdym użyciu (nawet jeśli są dedykowane do okresowego użytkowania) powinny być rozmontowywane, myte, płukane i poddawane dezynfekcji termicznej.
Personel medyczny opiekujący się położnicą i jej noworodkiem po urodzeniu powinien dołożyć starań, aby zapewnić matkom możliwość karmienia, zgodnie z obowiązującym we wszystkich szpitalach w Polsce Standardem Opieki Okołoporodowej [9].
Z powodów trudności w realizacji procedury, w tym przede wszystkim braku sprzętu, istnieje realne ryzyko przymusowego karmienia noworodków sztucznymi mieszankami modyfikowanymi. Utrzymanie laktacji nie może być osobistym problemem hospitalizowanej matki. Sytuacja matek COVID (+), w szczególności tych, które są świadome wartości biologicznych własnego pokarmu i karmienia naturalnego, jest więc bardzo trudna i powinna być niezwłocznie rozwiązana.
Możliwe rozwiązania problemu
Szpitale mogą próbować dokupić dla każdej hospitalizowanej matki COVID (+) szpitalne modele laktatorów spełniające wysoki (inne określenie: trzeci) poziom standardu higienicznego oraz kompatybilne do nich akcesoria jednorazowe. Takie postępowanie jednak niesie za sobą konieczność poniesienia olbrzymich kosztów, które wobec istniejących obciążeń finansowych budżetu związanych z pokonywaniem pandemii SARS CoV2 nie byłyby uzasadnione ekonomicznie.
Druga droga to wyposażenie szpitali w większą ilość małych medycznych laktatorów szpitalnych, spełniających wymagania bardzo wysokiego (podwyższonego, czwartego) poziomu standardu higienicznego, wyposażonych w akcesoria do użytkowania okresowego (na przykład 72 godziny), umożliwiające łatwy demontaż i poddanie wszystkich elementów regularnym procesom mycia, płukania i dezynfekcji termicznej. Uzupełnienie tych akcesoriów o dwa pojemniki do przechowywania i przeprowadzania dezynfekcji wraz z dostarczeniem instrukcji postępowania zapewniłoby matkom bezpieczne i zgodne z rekomendacjami Standardu Opieki Okołoporodowej gromadzenie pokarmu.
W cenie jednego „dużego” laktatora szpitalnego można zakupić 4 małe, przenośne laktatory szpitalne wraz z akcesoriami, które całkowicie zabezpieczą potrzeby matek „covidowych” i umożliwią bezpieczne podawanie pokarmu ich noworodkom. Oczywiście z uwzględnieniem pierwszeństwa bezpośredniego podawania pokarmu z piersi.
Klasyfikacja istniejących na rynku laktatorów
Podział laktatorów ze względów na rejestrację:
Podział laktatorów ze względu na napęd:
Laktatory ręczne są najczęściej laktatorami osobistymi i nie ma możliwości przeprowadzenia procesu sterylizacji wszystkich elementów wchodzących w ich skład. Dlatego nie mogą być wykorzystywane w szpitalu do obsługi różnych matek.
Podział laktatorów elektrycznych/akumulatorowych ze względu na poziom standardu higieny
1. Laktator z silniczkiem podłączanym bezpośrednio do akcesoriów, bez separacji mediów.
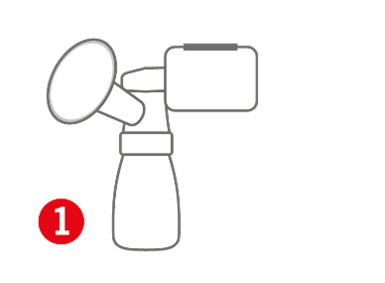
Nawet jeśli taki laktator jest zarejestrowany jako wyrób medyczny, jest laktatorem osobistym. Nie może być wykorzystywany w szpitalu do obsługi różnych matek. Brak bariery separującej środowisko piersi i pokarmu matki sprawia, że moduł napędowy pracujący w trybie zasysania i nadmuchiwania jest stale z nią w kontakcie, pracując w warunkach podwyższonej wilgotności. Z tego powodu tego typu sprzęt powinien być przeznaczony wyłącznie do użytku osobistego, najlepiej w warunkach domowych.
2. Laktator z silniczkiem podłączonym do akcesoriów za pomocą drenu, bez separacji mediów.

Ten sprzęt jest również przeznaczony wyłącznie do użytku osobistego. Bezpieczeństwo epidemiologiczne jak w opisie pozycji 1. Dodatkowo obserwuje się przedostawanie się pokarmu do modułu napędowego poprzez dren. To wyklucza stosowanie sprzętu przez różne matki.
3. Laktator z silniczkiem podłączonym do akcesoriów za pomocą drenu, z separacją mediów umiejscowioną za drenem.
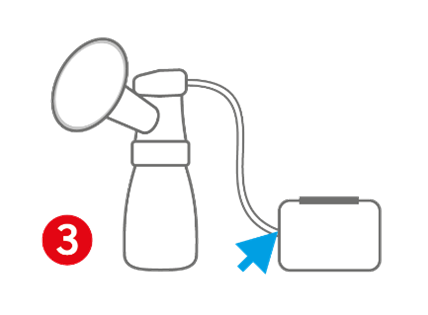
To kategoria laktatorów, które mogą być używane kolejno przez różne matki. Warunkiem jest stosowanie oddzielnych akcesoriów. Próba poddania używanych akcesoriów procesom mycia, dezynfekcji i sterylizacji w tym wypadku nie będzie w pełni skuteczna, bo nie ma możliwości sterylizacji drenu (zbyt mała średnica). Zachowanie najwyższego standardu higieny opierającego się na myciu, płukaniu i dezynfekcji termicznej akcesoriów po każdorazowym użyciu przez matkę nie jest więc możliwe.
Z tego powodu, wobec podwyższonego ryzyka epidemicznego u matek COVID (+) sprzęt nie może być przekazany następnej matce.
4. Laktator z silniczkiem podłączonym do akcesoriów za pomocą drenu, z separacją mediów umiejscowioną przed drenem.
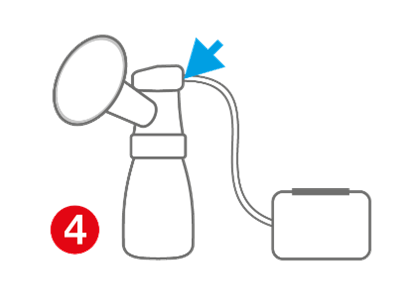
To najwyższy obecnie dostępny model laktatorów, jeśli chodzi o standardy higieny. Wskazane na schemacie umiejscowienie mechanicznej separacji mediów sprawia, że zarówno dren jak i moduł napędowy są odseparowane zarówno od ciała użytkowniczki jak i od jej pokarmu. Moduł napędowy pracuje zawsze w warunkach normalnych, czyli bez podwyższonej wilgotności. Przed przekazaniem go kolejnej matce wymaga tylko dezynfekcji zewnętrznej.
Laktator spełniający powyższe kryteria może pracować w szpitalu w warunkach najwyższego zagrożenia epidemiologicznego, w tym z matkami COVID (+). Każdej kolejnej matce przekazuje się moduł napędowy wraz z drenem i dodatkowo wyposaża w indywidualny zestaw zużywalny i butelki do gromadzenia pokarmu. Elementy, które zostały wykorzystane do gromadzenia pokarmu, powinny być umieszczone w pojemniku „brudnym”, następnie zostać umyte, płukane i poddane dezynfekcji termicznej. Po tym powinny zostać umieszczone w pojemniku „czystym” w oczekiwaniu na następne użycie.
Najbardziej ekonomiczne jest wyposażenie matki w zestaw do 72 godzinnego powtarzanego użycia. Konieczna jest możliwość rozmontowania akcesoriów na pojedyncze elementy.
W przypadku używania zestawów do wielorazowego użycia, przy przekazywaniu kolejnej matce konieczna jest ich sterylizacja.
Proponowany zestaw laktacyjny COVID (+):
KUKP stoi na stanowisku, że każdy szpital w Polsce w którym hospitalizowana jest kobieta w okresie laktacji, powinien zostać wyposażony w co najmniej 3 zestawy laktatorów z zestawami indywidualnymi oraz możliwość bieżącego uzupełniania zestawów indywidualnych na zgłaszane zapotrzebowanie.
Realizacja zaproponowanego schematu postępowania umożliwiłaby wdrażanie obowiązującego w Polsce Standardu Opieki Okołoporodowej, z zachowaniem bezpieczeństwa epidemiologicznego karmienia pokarmem matki w okresie pandemii SARS CoV2.
Posiadany sprzęt będzie też służył nadal po ustąpieniu pandemii, dając możliwości poprawy wskaźników karmienia naturalnego w Polsce.
Piśmiennictwo: